การคุมราคายาและเวชภัณฑ์ในโรงพยาบาลเอกชน คือนโยบาย Quick Big Win ที่รัฐบาลอนุทินโดย “ศุภจี สุธรรมพันธุ์”รัฐมนตรีว่าการกระทรวงพาณิชย์ ประกาศในช่วงปลายปี68 เพื่อลดค่าครองชีพและลดความเหลื่อมล้ำ
นโยบายดังกล่าว ต้องการควบคุมราคายา และเน้นให้เปิดเผยราคายาชัดเจน เพื่อเปิดทางเลือกให้ผู้ป่วยซื้อยาภายนอกได้ แต่ความคืบหน้าในการดำเนินการ ก่อนจะมีเลือกตั้ง 69 ยังอยู่ที่การควบคุมราคายังอยู่ระหว่างการหารือกับโรงพยาบาลเอกชน
อย่างไรก็ตาม ที่ผ่านมาราคายา เคยถูกประกาศเป็นสินค้าควบคุม ภายใต้ระบบตาม พ.ร.บ. ราคาสินค้าและบริการ โดยกรมการค้าภายใน และมีมาตรการให้โรงพยาบาลแสดงราคาและรายงานราคา แต่ปัจจุบันยังไม่มีระบบที่บังคับใช้แบบเข้มงวดทั่วประเทศ
ดังนั้นการควบคุมราคายาจึงยังไม่เกิดขึ้นจริว ทำให้ค่าใช้จ่ายด้านการรักษาพยาบาลที่เพิ่มมากขึ้นกำลังสร้างความเสี่ยงต่อระบบสุขภาพ สอดคล้องกับข้อมูล กองพัฒนาข้อมูลและตัวชีวัดสังคม ภาวะสังคมไทย ในบทความ เงินเฟ้อทางการแพทย์ : ความเสี่ยงของระบบสุขภาพไทย ที่สภาพัฒนาการเศรษฐกิจและสังคมแห่งชาตินำมารายงาน ภาวะสังคมไทย ไตรมาสสีและภาพรวมปี 2568
ค่ารักษาสูงขึ้น : เงินเฟ้อทางการแพทย์
รายงานของสภาพัฒน์ระบุว่า ปัจจุบันค่าใช้จ่ายด้านค่ารักษาพยาบาลที่ปรับสูงขึ้นอย่างต่อเนื่องกำลังกระทบต่อความสามารถของประชาชนในการเข้าถึงบริการสุขภาพ รายงาน 2026 Global Medical Trends ซึ่งสำรวจบริษัทประกันสุขภาพ 346 แห่ง ใน 82 ประเทศ ระบุว่า “เงินเฟ้อทางการแพทย์” หรือค่าใช้จ่ายด้านสุขภาพที่คำนวณจากการเบิกจ่ายค่ารักษาพยาบาลของระบบประกันสุขภาพเอกชน มีแนวโน้มเพิ่มขึ้นอย่างต่อเนื่อง
คาดว่าในปี 2569 อัตราเงินเฟ้อทางการแพทย์ทั่วโลกจะอยู่ที่ 10.3 % เพิ่มขึ้นต่อเนื่องเป็นปีที่ 3 จาก 9.5 % ในปี 2567 และ 10.0 %ในปี 2568 ภูมิภาคเอเชียแปซิฟิกยังคงเป็นภูมิภาคที่มีอัตราเงินเฟ้อทางการแพทย์สูงที่สุด โดยคาดว่าจะอยู่ที่ 14.0% ในปี 2569 เพิ่มขึ้นจาก13.2 %ในปี 2568
นอกจากนี้พบว่ามากกว่าครึ่งหนึ่งของบริษัทประกันประเมินว่า ระดับค่าใช้จ่ายที่สูงนี้จะยืดเยื้อต่อเนื่องนานเกินกว่า 3 ปี ส่วนสาเหตุสำคัญจากต้นทุนด้านสุขภาพที่ปรับตัวสูงขึ้นดังนี้
- 74.0 % เทคโนโลยีการแพทย์สมัยใหม่เป็นปัจจัยขับเคลื่อนต้นทุนที่สำคัญที่สุด
- 52.0 % ข้อจำกัดของระบบสาธารณสุขภาครัฐในการรองรับความต้องการด้านบริการสุขภาพที่เพิ่มสูงขึ้น
- 49.0 % ความก้าวหน้าด้านเภสัชกรรม ซึ่งสะท้อนการเปลี่ยนแปลงของรูปแบบการใช้บริการสุขภาพและการเข้าถึงนวัตกรรมทางการแพทย์ ที่ซับซ้อนมากขึ้น
- 38.0 % ปัญหาการทุจริต การสูญเปล่า และการใช้ทรัพยากรอย่างไม่มีประสิทธิภาพ ถูกจัดอยู่ใน

โรงพยาบาลรัฐรอนาน-ผู้ป่วยล้นเตียงไม่พอ
เมื่อพิจารณาโครงสร้างโรงพยาบาลและศักยภาพการให้บริการทางการแพทย์ในประเทศไทย พบว่า ปัจจุบันมีโรงพยาบาลรวมทั้งสิ้น 1,491 แห่ง แบ่งเป็นโรงพยาบาลรัฐ 1,110 แห่ง คิดเป็น 74.4 %ของโรงพยาบาลทั้งหมด และโรงพยาบาลเอกชน 381 แห่ง 25.6 %
แม้โรงพยาบาลรัฐจะมีจำนวนมากกว่า แต่ยังเผชิญข้อจำกัดในการรองรับความต้องการ โดยเฉพาะในพื้นที่ที่มีประชากหนาแน่น ซึ่งมีภาระการดูแลผู้ป่วยตามสิทธิหลักประกันสุขภาพถ้วนหน้าจำนวนมาก ส่งผลให้เกิดความแออัดและระยะเวลารอคอยการรักษาหรือ การผ่าตัดที่ยาวนาน
โดยจะเห็นได้จากข้อมูลของกองบริหารการสาธารณสุข กระทรวงสาธารณสุข ซึ่งพบว่าในปีงบประมาณ 2568 โรงพยาบาลสังกัดกระทรวงสาธารณสุขมีอัตราการครองเตียงเฉลี่ยทั่วประเทศสูงถึง 86.0 %
โดยจังหวัดที่มีอัตราครองเตียงเกิน 100 % คือ จังหวัดพิจิตร 110.2 % กำแพงเพชร 101.4 % และลำปาง 101.1 % ตามลำดับ กล่าวคือ มีผู้ป่วยนอนพักรักษาตัวมากกว่าจำนวนเตียงที่มีอยู่จริง บ่งบอกถึงภาวะเตียงเต็มอย่างต่อเนื่องและความแออัดสูง ซึ่งอาจจำเป็นต้องมีการเสริมเตียง
นอกจากนี้ ผลสำรวจ ของสำนักวิจัยสยามเทคโนโพล ยังพบว่า ประชาชน 46.2% ต้องใช้เวลารับบริการในโรงพยาบาลรัฐนาน ประมาณ 5-8 ชั่วโมงต่อครั้ง ส่งผลให้ผู้ป่วยที่มีกำลงซื้อบางส่วนหันไปใช้บริการโรงพยาบาลเอกชนมากขึ้น
คาดธุรกิจรพ.เอกชนพุ่ง 3.5 แสนล้านบาท
ทั้งนี้จากการประเมินว่า ธุรกิจโรงพยาบาลมูลค่าเพิ่มขึ้น ในปี 2568 ธุรกิจโรงพยาบาลเอกชนของไทย มีมูลค่าประมาณ 3.4 แสนล้านบาท และคาดว่าจะเพิ่มขึ้นเป็น 3.5 แสนล้านบาทในปี 2569
อย่างไรก็ดี หากพิจารณาโครงสร้างการเติบโตจะพบว่า รายได้จากกลุ่มผู้ป่วยชาวไทย มีแนวโน้มขยายตัวในอัตราที่ชะลอลง โดยเติบโตประมาณ 2.9% เมื่อเทียบกับปีก่อน เป็นผลจากภาวะเศรษฐกิจไทยที่ขยายตัวต่ำ ทำให้ผู้ป่วยโดยเฉพาะกลุ่มชำระเงินเอง (Self-pay) ใช้บริการ อย่างระมัดระวังมากขึ้น
ขณะที่กลุ่มผู้ใช้ประกันสุขภาพเอกชนพบการขยายตัวต่อเนื่อง แนวโน้มดังกล่าว สะท้อนให้เห็นอย่างชัดเจนผ่านอัตราเงินเฟ้อทางการแพทย์ของประเทศไทย ซึ่งอยู่ที่ 10.8 %ในปี 2568 และ คาดการณ์ว่าจะยังอยู่ในระดับใกล้เคียงกันในปี 2569 โดยสูงกว่าอัตราเงินเฟ้อทั่วไปขอของประเทศ ซึ่งอยู่ที่ 0.7 %ในปี 2568 และคาดว่าจะอยู่ที่ 0.9 % ในปี 2569
เทคโนโลยี -ค่ายา ต้นทุนค่ารักษาที่เพิ่มขึ้น
สถานการณ์ของประเทศไทยสะท้อนให้เห็นว่า การเพิ่มขึ้นของต้นทุนด้านการรักษาพยาบาลไม่ได้ เกิดจากปัจจัยด้านการลงทุนในเทคโนโลยีทางการแพทย์สมัยใหม่ การแข่งขันด้านค่าตอบแทนบุคลากร ทางการแพทย์ หรือค่ายาที่มีราคาสูงเพียงเท่านั้น
หากยังเป็นผลจากปัญหาเชิงโครงสร้างของความสัมพันธ์ระหว่างบริษัทประกัน ผู้เอาประกัน และโรงพยาบาลเอกชน ซึ่งก่อให้เกิดแรงจูงใจที่เอื้อต่อการเพิ่มขึ้นของค่าใช้จ่าย ในการรักษาพยาบาลอย่างต่อเนื่อง ดังนี้
1 .ความก้าวหน้าของเทคโนโลยีการแพทย์
ความก้าวหน้าของเทคโนโลยีการแพทย์ ทำให้ต้นทุนค่ารักษา พยาบาลเพิ่มสูงขึ้น โรงพยาบาลเอกชนมีการลงทุนในเทคโนโลยีทางการแพทย์อย่างต่อเนื่องเพื่อยกระดับศักยภาพการแข่งขันและเพิ่มรายได้ ข้อมูลจากการสำรวจโรงพยาบาลและสถานพยาบาลเอกชน 2565 ของสำนักงานสถิติแห่งชาติ (2566) พบว่า
- 92.0% โรงพยาบาลและสถานพยาบาลเอกชน มีการใช้อุปกรณ์และเทคโนโลยีทางการแพทย์ที่ทันสมัย
- 88.3 % โรงพยาบาลเอกชนส่วนใหญ่มีการใช้เครื่องตรวจวินิจฉัยด้วยอัลตราซาวด์ 78.5 % เครื่องเอกซเรย์คอมพิวเตอร์ (CT Scan)
- 61.3 % การผ่าตัดผ่านกล้อง
- 49.0 % การใช้เครื่องตรวจเต้านมด้วยแมมโมแกรม
- 33.5 % เครื่องตรวจวินิจฉัยด้วย คลื่นแม่เหล็กไฟฟ้า (MRI)
- 22.9 % เครื่องฉายแสงรังสีรักษา การใช้หุ่นยนต์ช่วยผ่าตัด และการตรวจทางเวชศาสตร์นิวเคลียร์
ต้นทุนเพิ่ม : การรักษาเกินความจำเป็น?
เมื่อโรงพยาบาลมีการลงทุนในเทคโนโลยีทางการแพทย์ที่มีต้นทุนสูง อาจเกิดแรงจูงใจให้มีการนำเทคโนโลยีดังกล่าวมาใช้งานมากขึ้นเพื่อให้คุ้มค่ากับเงินที่ลงทุนไป โดยเฉพาะในระบบการจ่ายค่าบริการแบบจ่ายตามรายการ (Fee-for-Service) ซึ่งผูกการจ่ายเงินเข้ากับจำนวนและประเภทของบริการ ในบางกรณีจึงอาจนำไปสู่การตรวจหรือการรักษาที่เกินความจำเป็น (Supplier-induced Demand)
หากไม่มีมาตรการกำกับดูแลที่เหมาะสม ต้นทุนที่เพิ่มขึ้นอาจถูกส่งผ่านไปยัง ค่ารักษาพยาบาลและเบี้ยประกันสุขภาพ ทำให้ประชาชนต้องแบกรับค่าใช้จ่ายด้านสุขภาพสูงขึ้น และกระทบต่อความเป็นธรรมของระบบสุขภาพในระยะยาว
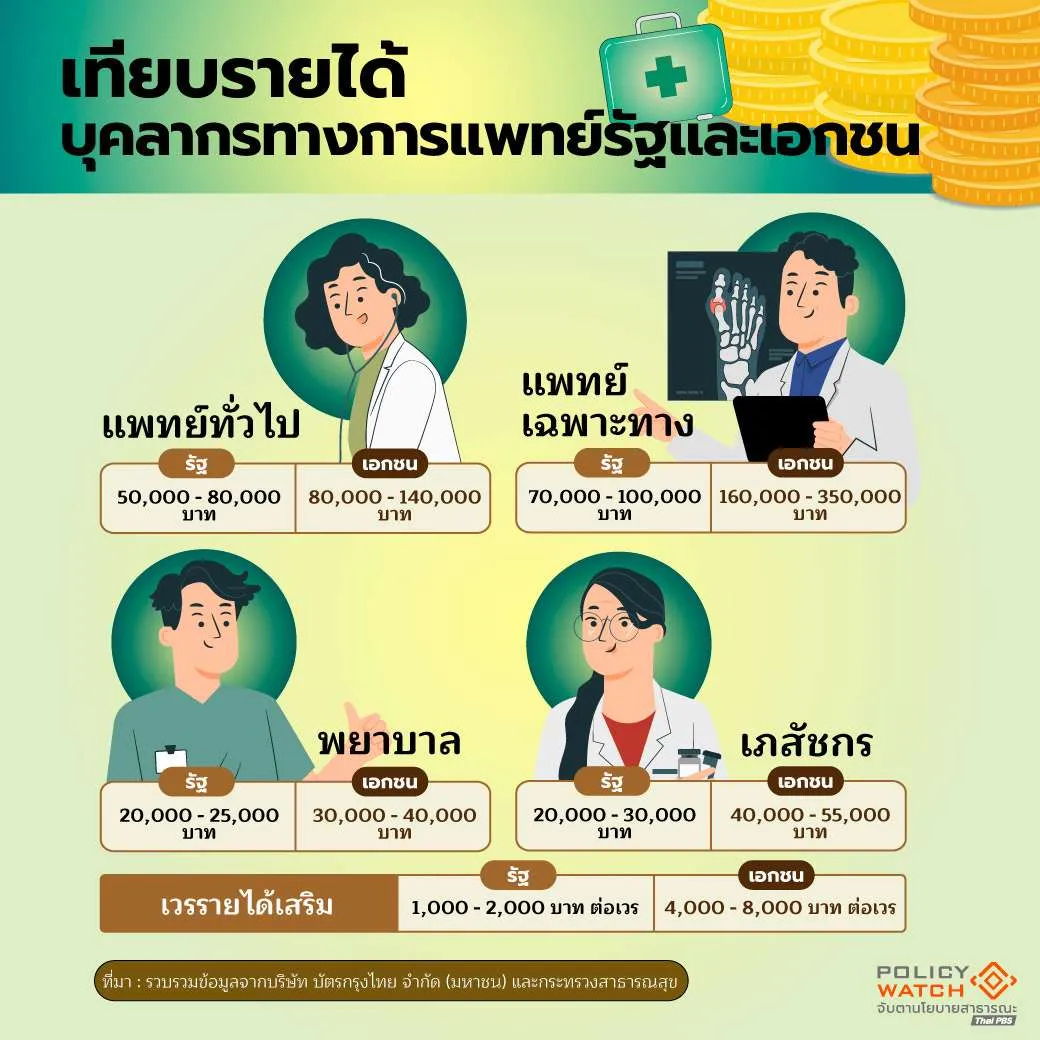
2.การแข่งขันด้านค่าตอบแทนบุคลากรทางการแพทย์
ค่าตอบแทนบุคลากรทางการแพทย์ เป็นปัจจัยสำคัญที่ผลักดันให้ต้นทุน การให้บริการของโรงพยาบาลปรับตัวสูงขึ้น รายงานการสำรวจโรงพยาบาลและสถานพยาบาลเอกชน 2565 พบว่า ค่าใช้จ่ายในการรักษาพยาบาลของโรงพยาบาล และสถานพยาบาลเอกชน แบ่งออกเป็นดังนี้
- 41.8 % ค่าแพทย์พิเศษ
- 35.8 % ค่ายาและเวชภัณฑ์
ในปี 2568 ค่าธรรมเนียมแพทย์และค่าบริการทางวิชาชีพยังคงเป็นรายการค่าใช้จ่ายที่มีสัดส่วนสูงที่สุด คิดเป็น 45.0 % ของค่าใช้จ่ายทั้งหมด หรือเกือบครึ่งหนึ่งของค่ารักษาพยาบาล
ทั้งนี้ ปัญหาการขาดแคลนบุคลากรทางการแพทย์ได้ก่อให้เกิดการแข่งขันในการดึงดูดบุคลากร ส่งผลให้ค่าใช้จ่ายด้านบุคลากรซึ่งเป็นต้นทุนคงที่ (Fixed Cost) และมีสัดส่วนสำคัญในโครงสร้างต้นทุนของโรงพยาบาล กลายเป็นปัจจัยกดดัน ให้ค่าบริการทางการแพทย์มีแนวโน้มปรับเพิ่มขึ้นอย่างต่อเนื่อง
3.ราคายาและเวชภัณฑ์ในโรงพยาบาลเอกชนสูงเกินควร
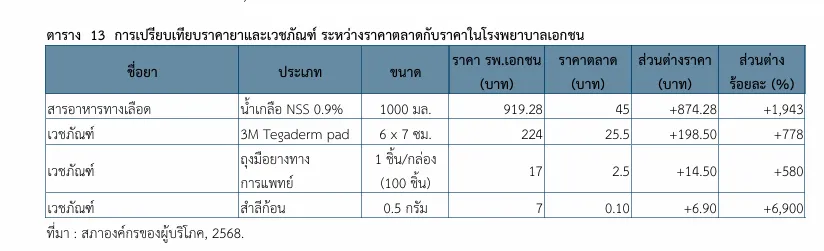
การกำหนดราคายาและเวชภัณฑ์ในโรงพยาบาลเอกชนที่อยู่ในระดับสูงเกินควรเป็นอีกปัจจัยที่ผลักดันต้นทุนค่ารักษาพยาบาล ดังกรณีตัวอย่างที่ผู้บริโภคได้นำใบเสร็จค่ารักษาพยาบาล จากโรงพยาบาลเอกชนมาร้องเรียนต่อสภาองค์กร ของผู้บริโภค พบว่า การคิดราคาเวชภัณฑ์ สูงเกินจริงหลายรายการ
- น้ำเกลือ 1,000 มิลลิลิตร จากราคาตลาดเพียง 45 บาท ถูกคิดในราคา 919 บาทหรือเพิ่มขึ้นกว่า 1,900 %
- สำลีก้อนขนาดเล็ก ราคาตลาด 0.10 บาทต่อก้อน กลับเพิ่มราคาเป็นก้อนละ 7 บาท ส่วนต่างคิดเป็น 6,900 %
ขาดหน่วยงานควบคุมราคายา รพ.เอกชน
ปัญหาดังกล่าวมิได้เป็นเพียงกรณีเฉพาะราย หากแต่สะท้อนความแตกต่างเชิงโครงสร้างระหว่างระบบโรงพยาบาลของรัฐและเอกชน โดยกระทรวงสาธารณสุขมีอ อำนาจกำกับดูแลราคายาเฉพาะโรงพยาบาลของรัฐ ผ่านการกำหนดราคากลางของยาในบัญชียาหลักแห่งชาติ
ขณะที่โรงพยาบาลเอกชนไม่อยู่ภายใต้กลไกควบคุมเดียวกัน การกำหนดราคายาและเวชภัณฑ์จึงขึ้นอยู่กับโครงสร้างต้นทุนและดุลยพินิจของผู้บริหารเป็นสำคัญ โดยโรงพยาบาลเอกชนส่วนใหญ่อ้างต้นทุนการลงทุนด้านอาคารสถานที่และการบริหารจัดการเป็นผลให้มีการตั้งราคาสูง
ขณะที่โรงพยาบาลของรัฐแทบไม่มีต้นทุนด้านที่ดิน อาคาร เครื่องมือแพทย์ และระบบสนับสนุนหลัก เนื่องจากได้รับการสนับสนุนจากงบประมาณแผ่นดินและการบริจาค บุคลากรทางการแพทย์ได้รับค่าตอบแทนจากระบบราชการ อีกทั้ การจัดซื้อยาในปริมาณมากยังทำให้ภาครัฐมีอำนาจต่อรองสูง ทำให้ราคายาที่จัดซื้อได้ต่ำกว่าของโรงพยาบาลเอกชน
นอกจากนี้ การเข้าถึงข้อมูลราคายาและเวชภัณฑ์ของผู้ป่วยยังมีข้อจำกัด ทั้งจากความไม่คุ้นเคย กับชื่อยาทางการแพทย์ การขาดการรับรู้ถึงระบบข้อมูลราคาที่มีอยู่ และการที่ข้อมูลบางส่วนไม่เป็นปัจจุบัน ส่งผลให้ผู้ป่วยไม่สามารถนำข้อมูลดังกล่าวมาใช้ประกอบการตัดสินใจได้อย่างมีประสิทธิภาพ
แม้ว่าภาครัฐจะมีกฎหมาย และมาตรการกำกับให้โรงพยาบาลเอกชนรายงานราคายา เวชภัณฑ์ และค่าบริการทางการแพทย์ แต่การบังคับใช้ ยังไม่ปรากฏผลอย่างเป็นรูปธรรม ทำให้บทลงโทษที่กำหนดไว้ไม่สามารถทำหน้าที่เป็นกลไกยับยั้งการกำ หนดราคา ที่สูงเกินสมควรได้อย่างแท้จริง
4.การใช้บริการทางการแพทย์ของผู้เอาประกันมีแนวโน้มเพิ่มสูงขึ้น
ทั้งนี้ อัตราการเรียกร้องค่าสินไหมประกันสุขภาพ (Loss Ratio) ที่ปรับเพิ่มขึ้นอย่างต่อเนื่อง ข้อมูลจาก Forbes Thailand ระบุว่า Loss Ratio ของประกันสุขภาพเพิ่มขึ้นอย่างชัดเจนในช่วงหลังโควิด และอยู่ในระดับสูงถึง 66.7 % ในปี 2566
ทั้งนี้ ภายใต้สมมติฐานอัตราเงินเฟ้อทางการแพทย์ที่ประมาณ10.0 % ต่อปี มีการคาดการณ์ว่า Loss Ratio จะยังคงเพิ่มสูงขึ้นอย่างต่อเนื่องและอาจสูงถึง 90.0 % ในปี 2569
การเพิ่มขึ้นของ Loss Ratio ส่วนหนึ่งมีสาเหตุมาจากรูปแบบความคุ้มครองแบบเหมาจ่าย ซึ่งอาจสร้างแรงจูงใจให้เกิดการให้บริการทางการแพทย์ที่มีคุณค่าต่ำหรือเกินความจำเป็น (Low-Value Care)
ในบางกรณี การเจ็บป่วยเล็กน้อยที่สามารถรับการรักษาในฐานะผู้ป่วยนอก กลับถูกวินิจฉัยให้เข้ารับการรักษาในฐานะผู้ป่วยใน ส่งผลให้ค่ารักษาพยาบาลเพิ่มสูงเกินความจำเป็น
สอดคล้องกับข้อมูลของสำนักงานคณะกรรมการกำกับและส่งเสริม การประกอบธุรกิจประกันภัย (คปภ.) ที่พบว่า ในปี 2567 การใช้สิทธิที่ไม่เหมาะสมคิดเป็นสัดส่วนสูงถึง 28.0 % ของอัตราการเรียกร้องค่าสินไหมประกันสุขภาพทั้งหมด ทั้งที่เกิดจากผู้เอาประกันเพียง 5.0 %ของจำนวนกรมธรรม์ทั้งหมด
ในท้ายที่สุด หากการใช้บริการทางการแพทย์ที่เกินความจำเป็นยังไม่ได้รับ การจัดการอย่างเป็นระบบ ต้นทุนที่เพิ่มขึ้นย่อมถูกเฉลี่ย ไปยังผู้เอาประกันโดยรวม ส่งผลให้ผู้ที่ใช้สิทธิ อย่างเหมาะสมต้องเผชิญกับค่าเบี้ยประกันที่ปรับสูงขึ้น
ทั้งนี้ ในปี 2568 คปภ. ร่วมกับภาคธุรกิจประกันภัย ได้เริ่มนำหลักเกณฑ์การให้ผู้เอาประกัน มีส่วนรับผิดชอบค่าใช้จ่ายบางส่วนมาใช้เป็นเงื่อนไขในกรณีที่มีการเรียกร้องค่าสินไหมทดแทนสูงผิดปกติ ภายใต้แนวคิดการร่วมจ่าย (Co-payment) เพื่อช่วยจำกัดการใช้บริการทางการแพทย์ที่เกินความจำเป็น
โดยกำหนดแนวทาง การร่วมจ่ายไว้ 2 รูปแบบ ดังนี้
(1) การร่วมจ่ายตั้งแต่เริ่มทำประกันสุขภาพ สำหรับผู้เอาประกันภัยที่สมัครใจ ซึ่งจะได้รับส่วนลดเบี้ยประกันภัยทันที แต่ต้องร่วมจ่ายค่ารักษาพยาบาลตามสัดส่วนที่ระบุในสัญญาทุกครั้ง
(2) การกำหนดให้ร่วมจ่ายในเงื่อนไขการต่ออายุกรมธรรม์ (Renewal) ซึ่งพิจารณาจากประวัติการเคลมในปีที่ผ่านมาเป็นรายปี โดยผู้เอาประกันภัยจะต้องร่วมจ่ายค่ารักษาพยาบาลในปีถัดไปไม่เกิน 30.0 % หากเข้าเกณฑ์อย่างใดอย่างหนึ่ง
เสนอกำหนดเพดานควบคุมราคา “รักษาพยาบาล”
ปัจจัยต่าง ๆ ดังกล่าวข้างต้นส่งผลให้ประชาชนต้องแบกรับภาระค่ารักษาพยาบาลที่สูงขึ้น และกระทบต่อความสามารถในการเข้าถึงบริการทางการแพทย์ที่มีคุณภาพ จึงมีความจำเป็นต้องกำหนดแนวทางในการบริหารจัดการต้นทุนและค่าใช้จ่ายด้านการรักษาพยาบาลอย่างเหมาะสม ดังนี้
1.การกำหนดเพดานควบคุมราคา
ภาครัฐควรมีกลไกกำกับดูแลราคายาและเวชภัณฑ์ที่จำเป็น ในโรงพยาบาลเอกชน เพื่อคุ้มครองสิทธิผู้บริโภคให้สามารถเข้าถึงบริการสุขภาพที่มีคุณภาพในราคาที่เป็นธรรม กำหนดให้มีการเปิดเผยโครงสร้างต้นทุนในรูปแบบที่เปรียบเทียบได้ และมีราคามาตรฐานอ้างอิงภายในประเทศ เพื่อช่วยให้ประชาชนสามารถตัดสินใจเลือกใช้บริการได้บนฐานข้อมูลที่ชัดเจน ทั้งนี้ การก ากับดูแลควรด าเนินการอย่างยืดหยุ่น เพื่อไม่ให้กระทบต่อการแข่งขันที่เป็นธรรมและคุณภาพการรักษาพยาบาล
2.นำเทคโนโลยีปัญญาประดิษฐ์มาประยุกต์ เพื่อเพิ่มประสิทธิภาพ
นำเอาเทคโนโลยี ปัญญาประดิษฐ์มาใช้ให้บริการและลดต้นทุนการดำเนินงานในหลายด้าน ที่เป็นต้นทุนแฝงที่สะท้อนอยู่ในค่ารักษาพยาบาล อาทิ
- การใช้ระบบอัตโนมัติในงานบริหารจัดการ เช่น การนัดหมาย การเรียกเก็บเงิน และการเบิกค่ารักษาจากประกัน
- การวิเคราะห์เชิงคาดการณ์เพื่อประเมินความต้องการใช้บริการและการเข้ารับการรักษา ซึ่งจะช่วยลดการนอนโรงพยาบาลที่ไม่จำเป็นและจัดสรรบุคลากรได้เหมาะสม
- การจัดสรรทรัพยากรทางการแพทย์ โดยการวิเคราะห์รูปแบบการเข้ารับบริการของผู้ป่วย
- การสนับสนุนการตัดสินใจ เพื่อเพิ่มความแม่นย าในการวินิจฉัยและลดการตรวจที่ไม่จำเป็น
- การวางแผนการรักษาเฉพาะบุคคล
- การติดตามผู้ป่วยทางไกลผ่านการวิเคราะห์ ข้อมูลจากอุปกรณ์อัจฉริยะ (Wearable Devices) เพื่อลดความจำเป็นในการเดินทางมาโรงพยาบาลและเพิ่มโอกาสในการตรวจพบปัญหาสุขภาพตั้งแต่ระยะแรก โดยมีการประเมินว่าเทคโนโลยีปัญญาประดิษฐ์สามารถช่วยเพิ่มประสิทธิภาพและลดภาระค่าใช้จ่ายด้านการบริหารจัดการของโรงพยาบาล ในสหรัฐอเมริกา คาดว่าจะช่วยลดต้นทุนได้ 30-40 %หรือคิดเป็นมูลค่าประมาณ 1.5 แสนล้านเหรียญสหรัฐต่อปี ขณะที่สหภาพยุโรปประเมินว่าสามารถประหยัดงบประมาณได้ราว 5 หมื่นล้านยูโรปต่อปี
อย่างไรก็ตาม การนำเทคโนโลยีปัญญาประดิษฐ์มาใช้ในระบบบริการสุขภาพของไทยควรด าเนินการอย่างรอบคอบ โดยคำนึงถึงความคุ้มค่า ทางงบประมาณ ควบคู่กับการคุ้มครองข้อมูลส่วนบุคคลและความปลอดภัยของข้อมูลสุขภาพ
3.ส่งเสริมบทบาทของผู้ป่วยในการตัดสินใจรักษา
การส่งเสริมบทบาทของผู้ป่วยในการตัดสินใจรักษา ประชาชนควรมีบทบาทเชิงรุกในการตัดสินใจรักษา โดยสอบถามถึงทางเลือก ความจำเป็นของการตรวจหรือหัตถการ รวมถึงผลดีและผลเสียที่อาจเกิดขึ้น เพื่อหลีกเลี่ยงการรักษาที่เกินความจำเป็น
นอกจากนี้ ควรตรวจสอบใบแจ้งค่าใช้จ่ายอย่างรอบคอบ และหากพบความไม่ชัดเจนหรือผิดปกติ ควรใช้สิทธิสอบถามหรือร้องเรียนผ่านช่องทางของสถานพยาบาล บริษัทประกัน หรือ คปภ. เพื่อสร้างแรงกดดันเชิงระบบให้การเบิกจ่ายเป็นไปอย่างมีวินัย โปร่งใส และตรวจสอบได้
เนื้อหาที่เกี่ยวข้อง:
 สังคม คุณภาพชีวิต
สังคม คุณภาพชีวิต




