การแถลงนโยบายของ “แพทองธาร ชินวัตร” เมื่อไม่กี่วันมานี้ (12-13 ก.ย. 2567) เป็นที่ถูกจับตามองอย่างมากว่าการขึ้นมารับไม้ต่อจาก “เศรษฐา ทวีสิน” ซึ่งนโยบายของรัฐบาลใหม่และมีนายกรัฐมนตรีที่มีอายุน้อยที่สุดจะมีการเปลี่ยนแปลงไปหรือไม่ แม้ว่าพรรคเพื่อไทยจะยังคงเป็นแกนนำรัฐบาล
“นโยบายสถานชีวาภิบาลดูแลผู้ป่วยระยะสุดท้าย” เป็นหนึ่งในนโยบายของพรรคเพื่อไทย ที่ทำมาตั้งแต่รัฐบาล “เศรษฐา” แต่ระหว่างการแถลงนโยบายต่อรัฐสภาของนางสาวแพทองธาร กลับไม่มีการพูดถึงนโยบายนี้ชัดเจนนัก เพียงแต่มีการพูดกว้าง ๆ ว่า จะดำเนินนโยบายความต้องการใหม่ ๆ จากสถานการณ์สังคมสูงวัย
ครบ 1 ปีนับตั้งแต่มีแถลงเดินหน้านโยบายสถานชีวาภิบาล (11 ก.ย.2566) ดังนั้น อนาคตของนโยบายทางสังคมที่มีความสำคัญจะเป็นอย่างไร Policy Watch ได้พยายามตรวจสอบและติดตามมาตั้งแต่เริ่มต้น จนถึงปัจจุบัน
ชีวาภิบาลคืออะไร
“ชีวาภิบาล” เป็นศัพท์ใหม่ที่บัญญัติขึ้นมาโดยโรงพยาบาลจุฬาลงกรณ์ ที่ใช้เรียก “ศูนย์การดูแลแบบประคับประคอง” หรือศูนย์ชีวาภิบาลของหน่วยงาน ซึ่งมาจากการสมาสคำสองคำ คือ “ชีวา” (ชีวิต) กับ “อภิบาล” (การบำรุง ดูแลอย่างรอบด้าน) เมื่อนำมารวมกันจึงหมายความว่า “การบำรุงดูแลชีวิต”
ดังนั้นศูนย์ชีวาภิบาลหรือสถานชีวาภิบาล จึงหมายถึงสถานที่จัดตั้งขึ้นเพื่อดูแลชีวิตผู้มีภาวะพึ่งพิง ประกอบไปด้วย ผู้สูงอายุ ผู้ป่วยติดบ้านติดเตียง และผู้ป่วยระยะประคับประคอง หรือการดูแลที่ไม่เร่งการตาย ไม่ยื้อชีวิต และดูแลคุณภาพชีวิตช่วงท้าย ให้ผู้ป่วยได้มีโอกาสตายดี ตายสงบ สมศักดิ์ศรีความเป็นมนุษย์
อ่านเพิ่มเติม : สถานชีวาภิบาล บ้านหลังสุดท้ายของใคร?
“การตายดี” ทำไมต้องเป็นนโยบาย
การเกิดโรคอุบัติใหม่และโรคไม่ติดต่อเรื้อรัง (NCDs) ที่คุกคามต่อชีวิตผู้คน มีแนวโน้มเพิ่มขึ้น รวมไปถึงโครงสร้างประชากรของไทยก้าวเข้าสู่สังคมสูงอายุอย่างเต็มรูปแบบแล้ว ส่งผลให้การดูแลแบบประคับประคอง (Paliative Care) และการแสดงเจตนาเกี่ยวกับการรักษาพยาบาลในวาระสุดท้ายของชีวิต (Living Will) เป็นเรื่องสำคัญ
เดิมแม้ในพระราชบัญญัติสุขภาพแห่งชาติ พ.ศ.2550 จะมีมาตรา 12 ระบุให้ทุกคนมีสิทธิทำหนังสือแสดงเจตนาไม่ประสงค์จะรับบริการสาธารณสุขที่เป็นไปเพียงเพื่อยืดการตายในวาระสุดท้ายของชีวิตตน หรือเพื่อยุติการทรมานจากการเจ็บปวดได้” แต่ในทางปฏิบัติกลับพบว่ายังมีปัญหาและอุปสรรคหลายอย่าง ด้วยเหตุนี้จึงต้องมีการปรับปรุงและขับเคลื่อนนโยบาย เพื่อให้ประชาชนเข้าถึง “สิทธิการตายดี” ได้มากขึ้น

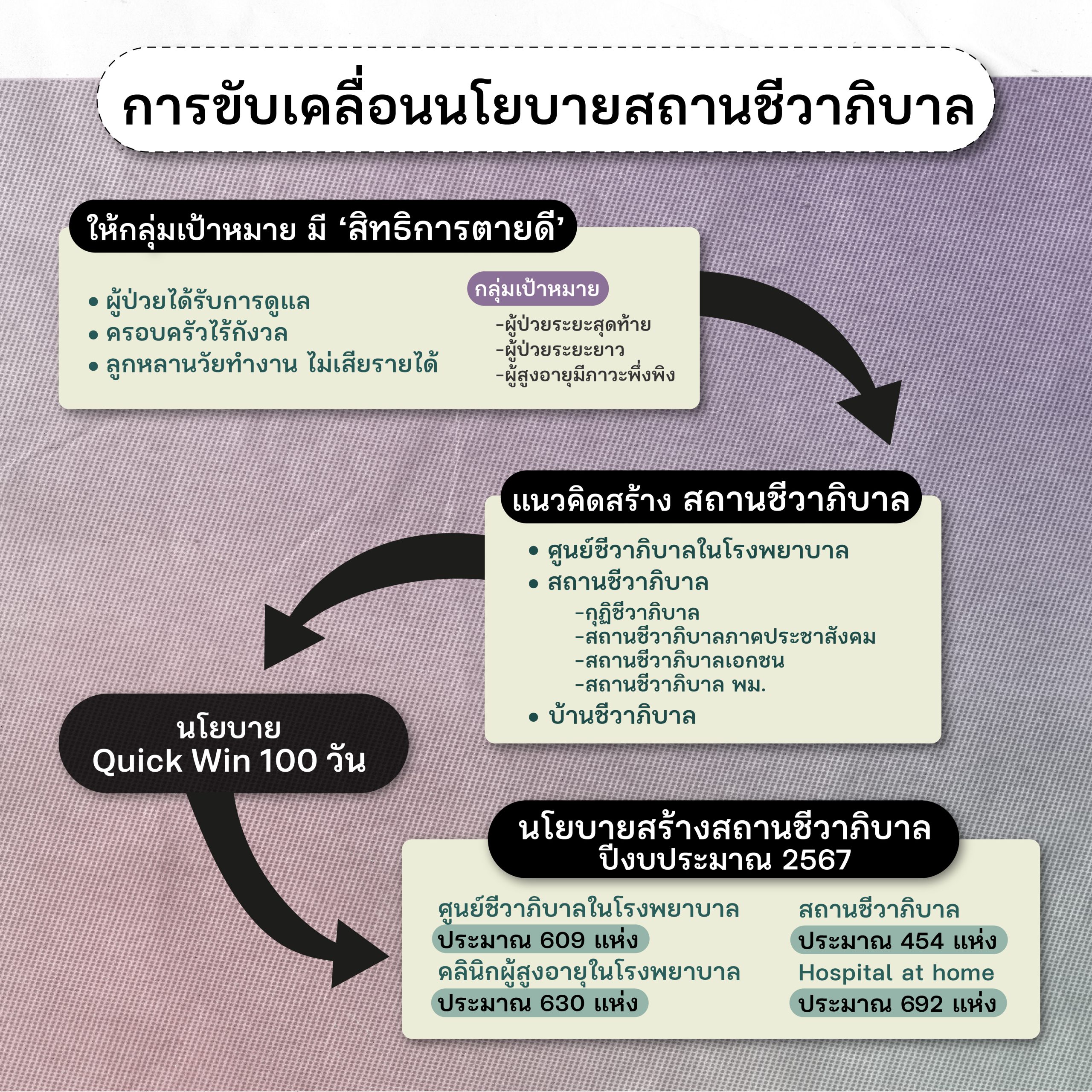
แผนสร้างสถานชีวาภิบาลของพรรคเพื่อไทย สู่นโยบายสาธารณสุข
ในช่วงการเลือกตั้งที่ผ่านมา (2566) มีหลายพรรคการเมืองบรรจุให้ “สิทธิการตายดี” เป็นนโยบาย รวมถึงพรรคเพื่อไทย ซึ่งเป็นสังกัดแกนนำรัฐบาลชุดปัจจุบ้นด้วย
สำหรับ “นโยบายสถานชีวาภิบาล” เป็นนโยบายของพรรคเพื่อไทยในรัฐบาลเศรษฐา ซึ่งถูกกำหนดเอาไว้ในแผนยกระดับ “30 บาทรักษาทุกโรค” โดยตั้งเป้าหมายเอาไว้ว่าจะให้ผู้สูงอายุที่มีภาวะพึ่งพิง ผู้ป่วยติดเตียงและผู้ป่วยระยะสุดท้าย สามารถเลือกดูแลตัวเองในวาระสุดท้ายของชีวิตได้ เพราะเชื่อว่านโยบายนี้จะเพิ่มคุณภาพชีวิตให้กับผู้ป่วย อีกทั้งยังช่วยให้ครอบครัวไร้กังวล และลูกหลานวัยทำงาน ไม่เสียรายได้
การดำเนินงานระยะแรก นโยบายของพรรคแปลงมาเป็นนโยบายของกระทรวงสาธารณสุข ภายใต้การนำของ “นพ.ชลน่าน ศรีแก้ว” ที่ให้การสร้างสถานชีวาภิบาลเป็นนโยบาย Quick Win ของกระทรวงฯ 100 วันแรก นับจากเดือนพฤศจิกายน 2566 โดยกำหนดเป้าหมาย
- ตั้งสถานชีวาภิบาล เขตสุขภาพละ 1 แห่ง (ร้อยละ 100)
- ตั้ง Hospital at Home เขตสุขภาพละ 1 แห่ง (ร้อยละ 100)
ต่อมานโยบายก็ถูกดำเนินงานต่อให้เป็นนโยบายสาธารณสุขปีงบประมาณ 2567 โดยมี “สมศักดิ์ เทพสุทิน” ขึ้นมารับไม้ต่อ ซึ่งขยายขอบเขตของเป้าหมายเชิงปริมาณที่เพิ่มขึ้น ดังนี้
- ตั้งสถานชีวาภิบาล จังหวัดละ 1 แห่ง (ร้อยละ 80)
- ตั้ง Hospital at Home จังหวัดละ 1 แห่ง (ร้อยละ 80)
- ตั้งคลินิกผู้สูงอายุ ทุกโรงพยาบาลทุกระดับ (ร้อยละ 95)

สถานชีวาภิบาลมีกี่แบบ
สถานชีวาภิบาลในนโยบายของกระทรวงสาธารณสุข แบ่งออกเป็น 3 ระดับ
1.) ศูนย์ชีวาภิบาลในโรงพยาบาล ศูนย์ที่ตั้งขึ้นเพื่อสร้างระบบชีวาภิบาลในโรงพยาบาล สำหรับดูแล ผู้สูงอายุ ผู้ป่วยระยะยาว และผู้ป่วยระยะท้าย พร้อมเชื่อมโยงการดูแลไปถึงบ้าน/ชุมชน
2.) สถานชีวาภิบาลในชุมชน สถานที่ดูแล ผู้สูงอายุ ผู้ป่วยระยะยาว และดูแลประคับประคองระยะท้าย ที่ตั้งอยู่ในชุมชน
- สถานชีวาภิบาล สำหรับองค์กรพระพุทธศาสนา เช่น กุฏิชีวาภิบาล
- สถานชีวาภิบาล ภาคประชาสังคม/องค์กรไม่แสวงหากำไร
- สถานชีวาภิบาล ในสังกัดกระทรวงพัฒนาสังคมและความมั้นคงมนุษย์ (พม.)
- สถานชีวาภิบาลเอกชน เช่น เนิร์สซิ่งโฮม
3.) บ้านชีวาภิบาล ผู้ป่วยที่มีผู้ดูแลสามารถพักรักษาตัวอยู่ที่บ้านและยังคงได้รับการติดตามสนับสนุนการดูแลจากทีมเยี่ยมบ้านของโรงพยาบาล หรือ โรงพยาบาลส่งเสริมสุขภาพตำบล (รพ.สต.) รวมทั้งได้รับการดูแลผ่านโทรศัพท์ แชททางไกลให้คำปรึกษา (Telemedicine – Teleconsultation)
1 ปีนโยบายสถานชีวาภิบาล คืบหน้าถึงไหนแล้ว
ข้อมูลล่าสุดจาก “รายงานไฟล์นำเสนอสรุปผลการตรวจราชการ รายเขตสุขภาพ ประจำปีงบประมาณ 2567 รอบ 2” พบว่าใน 12 เขตสุขภาพ มีจำนวนสถานชีวาภิบาลทั้งหมด ดังนี้
- ศูนย์ชีวาภิบาลใน รพ. รวมแล้วมีประมาณ 609 แห่ง
- คลินิกผู้สูงอายุใน รพ. รวมแล้วมีประมาณ 630 แห่ง
- สถานชีวาภิบาล (วัด/ชุมชน) รวมแล้วมีประมาณ 454 แห่ง
- Hospital at home รวมแล้วมีประมาณ 692 แห่ง
ทั้งนี้ตัวเลขศูนย์ชีวาภิบาลและสถานชีวาภิบาลที่ปรากฏทั้งหมด ส่วนมากล้วนผ่านการประเมิน และบางส่วนอยู่ระหว่างดำเนินการ ตามรายละเอียดดังต่อไปนี้
ด้านที่ 1 : มาตรฐานการบริหารจัดการองค์กร
- อาคารสถานที่ จัดเป็นสัดส่วนโดยคำนึงถึงความสงบ สะดวก สะอาด และปลอดภัย
- โครงสร้างองค์กร บทบาทหน้าที่ และอัตรากำลังของหน่วยงาน สถานที่ที่เป็นปัจจุบัน มีการกำหนดโครงสร้างองค์กรและบทบาทหน้าที่ชัดเจน
- การดำเนินงานสอดคล้องกับการจัดบริการ มีกิจกรรมสอดคล้องกับการจัดบริการของสถานชีวาภิบาล
- ระบบบริหารจัดการที่มีประสิทธิภาพ ทั้งในส่วนของข้อมูลทะเบียนผู้ป่วย, ครุภัณฑ์ และการเงิน
- ระบบบริหารจัดการด้านความปลอดภัยและข้อร้องเรียน
- เป็นเครือข่ายรับส่งต่อ ของหน่วยบริการในพื้นที่ มีการกำหนดหน่วยบริการในการส่งต่อ เพื่อให้การบริการดูแลผู้ป่วยและมีช่องทางในการติดต่อกลับเพื่อรับการปรึกษา
ด้านที่ 2 : มาตรฐานผู้ให้บริการ
- คุณสมบัติของผู้ให้บริการ แข็งแรง ไม่เป็นโรคติดต่อร้ายแรง อ่านออกเขียนได้ และเป็นนักบริบาลชุมชนที่ผ่านการอบรมตามหลักสูตรที่กำหนด
- มาตรฐานทักษะของผู้ปฏิบัติงาน มีการกำหนดบทบาทหน้าที่และขอบเขตหน้าที่ของผู้ให้บริการชัดเจน
ด้านที่ 3 : มาตรฐานการจัดบริการ การดูแลผู้ป่วย
- มีการจัดทำแผนบริการการดูแล ผู้สูงอายุ ผู้มีภาวะพึ่งพิง และผู้ป่วยแบบประคับประคอง โดยทำข้อตกลงระหว่างผู้รับบริการกับผู้มีอำนาจของสถานชีวาภิบาลเป็นลายลักษณ์อักษร
- มีการบันทึกการให้บริการ โดยผู้ให้บริการตามแผนการดูแลรายบุคคล
- มีขั้นตอนและการดำเนินงานเพื่อส่งต่อระหว่างสถานชีวาภิบาล
- การดูแลทั้งด้านร่างกาย จิตใจ จิตวิญญาณ และด้านสังคม
- กรณีดูแลผู้ป่วยระยะท้ายต้องมีระบบสนับสนุนการจัดทำ Living Will
- ระบบสนับสนุนบริการ สถานชีวาภิบาลมีระบบอื่น ๆ ที่สนับสนุนหรือยกระดับคุณภาพบริการให้หลากหลาย ครอบคลุมมากขึ้น เช่น ระบบดูแลให้บริการ จิตอาสา การดูแลครอบครัวหลังเสียชีวิต การเชื่อมโยงกับเครือข่ายภาคประชาสังคมและชุมชน เพื่อจัดกิจกรรมสนับสนุน ได้แก่ กิจกรรม เชิงสันทนาการ เชิงสร้างอาชีพ ฯลฯ

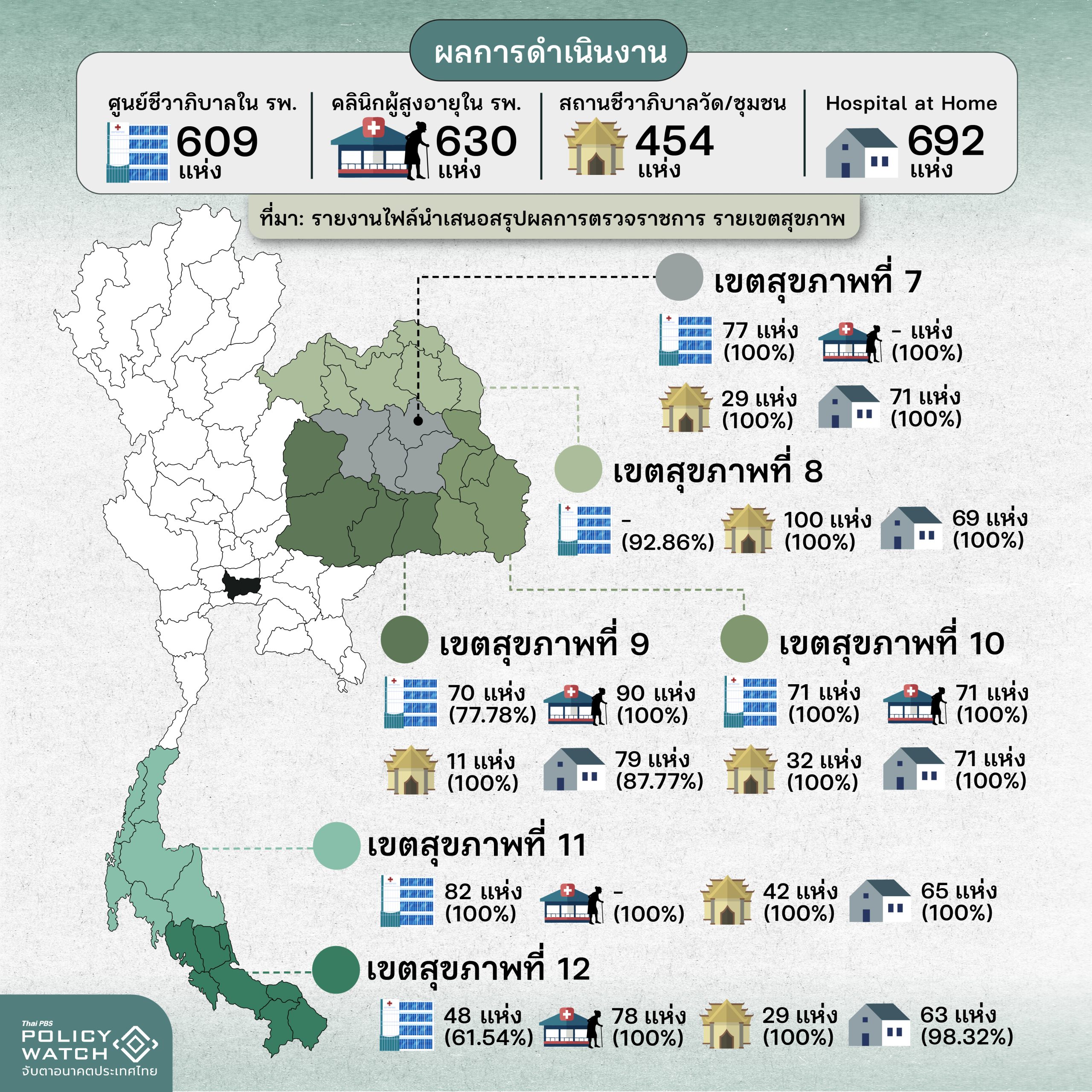
อย่างไรก็ตามหากพิจารณาตามตัวชี้วัดนโยบายสาธารณสุขปีงบประมาณ 2567 ที่ระบุว่า ตั้งสถานชีวาภิบาลจังหวัดละ 1 แห่ง, ตั้ง Hospital at Home จังหวัดละ 1 แห่ง และตั้งคลินิกผู้สูงอายุในโรงพยาบาลทุกระดับ 95% ดูข้อมูลรายจังหวัดพบว่า ทุกจังหวัดมีสถานชีวาภิบาลและ Hospital at Home หมดแล้วคิดเป็น 100% ถือว่าสำเร็จเกินกว่าเป้าหมายด้วยซ้ำ
ส่วนข้อมูลการตั้งคลินิกผู้สูงอายุในโรงพยาบาลทุกระดับ ในเขตสุขภาพที่ 1 และ เขตสุขภาพที่ 8 ยังไม่มีข้อมูลมากเพียงพอ แต่เมื่อรวมกับเขตสุขภาพอื่น ๆ ก็ราว ๆ เกณฑ์ความสำเร็จที่ 95%
สรุปได้ว่าทั้งหมดคิดเป็นเกือบ 100% ของความสำเร็จตามเป้าหมายที่นโยบายกระทรวงสาธารณสุข ปีงบประมาณ 2567 กำหนดไว้
1 ปีนโยบายสถานชีวาภิบาล ความก้าวหน้าอีกขั้นของ “สิทธิตายดี”
ด้าน พญ.เดือนเพ็ญ ห่อรัตนาเรือง หัวหน้ากลุ่มงานเวชศาสตร์ประตับประคอง สถาบันสุขภาพเด็กแห่งชาติมหาราชินี มองผลการทำงานของนโยบายสถานชีวาภิบาลครบรอบ 1 ปี ว่า แม้เรื่องสถานชีวาภิบาลจะมีการดูแลเป็นพื้นฐานอยู่แล้ว แต่การมีนโยบายขึ้นมา ทำให้เกิดการพัฒนาและบูรณาการเชื่อมโยงระหว่างกัน ทั้งในส่วนของภาครัฐ ชุมชน และประชาชนมากขึ้น
“ใน 1 ปีที่นโยบายสถานชีวาภิบาลเป็นเรื่องใหม่ การตั้งเป้าหมายของรัฐแล้วทำให้สำเร็จนั้น ถือว่าไม่ง่ายเลย เพราะในประเทศไทยไม่เคยมีมาก่อน แต่ถ้าพูดถึงสิทธิการตายดี เรื่องนี้เราทำมาเรื่อย ๆ จากเดิมที่เรามีการดูแลที่บ้านเป็นหลัก แต่ถ้าเขาไม่พร้อมด้านสถานที่ นโยบายนี้จะมารองรับกลุ่มคนเหล่านี้ ให้เขามีคุณภาพชีวิตตามที่หวังครบ 100%”
พญ.เดือนเพ็ญ ห่อรัตนาเรือง
“นโยบายสถานชีวาภิบาล” ยังได้ไปต่อ ในปีงบประมาณ 2568
ในปีงบประมาณ 2568 พญ.เดือนเพ็ญ ยืนยันด้วยว่า “นโยบายสถานชีวาภิบาล” หรือ “การส่งเสริมสิทธิการตายดี” ยังคงอยู่ในแผนงานนโยยายของกระทรวงสาธารณสุข คาดว่าจะพัฒนาการดูแลทั้ง 3 แบบให้เข้มแข็งยิ่งขึ้น ทั้งการดูแลผู้มีภาวะพึ่งพิง การดูแลแบบประคับประคอง และการดูแลระยะท้าย เพื่อให้เกิดการดูแลแบบไร้รอยต่อ นอกจากนี้ยังจะรณรงค์เรื่องการจัดทำแผนดูแลชีวิตล่วงหน้าให้กระจายไปในวงกว้าง เพราะทุกคนควรมีการจัดทำแผนดูแลตัวเองในช่วงสุดท้ายของชีวิต
โอกาสและความท้าทาย “นโยบายสถานชีวาภิบาล”
ขณะเดียวกัน เอกภพ สิทธิวรรณธนะ นักจัดการความรู้กลุ่ม Peaceful Death มองเช่นเดียวกันว่า การดำเนินงานของรัฐบาลเพื่อไทย ก่อนแปลงมาสู่นโยบายของกระทรวงสาธารณสุข เป็นโอกาสดีที่ทำให้ “การดูแลแบบประคับประคอง” ได้รับการพูดถึงจากผู้ดำเนินนโยบาย ทำให้คนปฏิบัติงานได้รับการมองเห็น และพวกเขาสามารถนำเจตจำนงทางการเมืองที่ชัดเจนของรัฐมาผลักดันการดำเนินงานของตัวเอง เปิดรับบุคลากรและหอดูแลผู้ป่วยภาวะพึ่งพิงได้ รวมถึงยังทำให้เกิดความร่วมมือกับชุมชนมากขึ้น
แต่อุปสรรคสำคัญที่ยังทำให้ “การขับเคลื่อนนโยบายสถานชีวาภิบาล” ยังไม่ไปถึงเป้าหมายที่ควรจะเป็น แบ่งออกเป็น 2 ปัจจัยสำคัญ
- ขาดกำลังคนของบุคลากรประคับประคองในโรงพยาบาล ผู้บริหารนโยบายยังไม่กำหนดกรอบงานและอัตรากำลังคนทำงานชีวาภิบาล แต่ความต้องการการดูแลเพิ่มขึ้น ทำให้บุคลากรมีภาระงานแต่ขาดการสนับสนุนค่าตอบแทนที่สอดคล้องกับภาระงาน เมื่อบุคลากรในสายงานประคับประคองไม่เห็นความก้าวหน้าในอาชีพ จึงขอย้ายไปทำงานดูแลสาขาอื่น ในขณะที่บุคลากรหน้าใหม่ไม่ไม่มีแรงจูงใจจะเข้ามาทำงานในสายงานนี้
- บุคลากรสุขภาพในหน่วยบริการปฐมภูมิเผชิญกับภาระงานที่มากล้น ขณะที่สถานการณ์ถ่ายโอน รพ.สต. ที่ยังประสบปัญหาขาดกำลังเจ้าหน้าที่สาธารณสุขมาทำงานพื้นฐาน รพ.สต.ส่วนใหญ่จึงยังไม่พร้อมทำงานให้บริการสถานชีวาภิบาลในชุมชนมากนัก
- ขาดการบรรจุเนื้อหาด้านการดูแลแบบประคับประคองในหลักสูตรการศึกษาด้านสุขภาพ ยังไม่มีการบรรจุเรื่องการดูแลแบบประคับประคองให้อยู่ในหลักสูตรมาตรฐานของแพทย์ พยาบาล เภสัชกร หรือสหวิชาชีพที่เกี่ยวข้องกับการดูแลผู้ป่วยระยะท้าย มีเพียงให้เรียนรู้ในห้องเรียนไม่กี่ชั่วโมง และยังขาดการฝึกปฏิบัติ ทำให้บุคลากรการแพทย์อาจเข้าใจการดูแลแบบประคับประคองในระดับความเข้าใจแนวคิด แต่ยังไม่สามารถให้การดูแลหน้างานได้
“นโยบายสถานชีวาภิบาล” สู่ภาพฝันของ “สิทธิการตายดี”
ความฝันที่ “เอกภพ” หวังให้ประเทศไทยมี “สิทธิการตายดี” แบบที่ควรจะเป็น ได้แก่
- เนื้อหาการดูแลประคับประคองและการดูแลช่วงท้าย บรรจุอยู่ในหลักสูตรภาคบังคับของแพทย์ พยาบาล สหวิชาชีพ
- มีกำลังคนทำงานด้านการดูแลแบบประคับประคองในโรงพยาบาลอย่างเพียงพอ เพื่อให้การดูแลเบื้องต้นในโรงพยาบาล ให้การฝึกอบรมชุมชน ให้คำปรึกษาและรับการส่งต่อการดูแลในกรณีที่ครอบครัวหรือชุมชนไม่สามารถรับมือได้
- องค์กรท้องถิ่นมีความรู้ความใจในการดูแลแบบประคับประคองและการดูแลช่วงท้าย เพื่อให้การดูแลครอบคลุมไปถึงผู้มีเศรษฐฐานะน้อยได้อย่างแท้จริง เพราะองค์กรท้องถิ่นเข้าใจพื้นที่ของตัวเองดีที่สุด ถ้าองค์กรฯ มีความเข้าใจจะช่วยหาแผนที่เหมาะสมสำหรับชุมชนได้ ไม่ว่าจะเป็นการเพิ่มเตียง การมีนักสังคมสงเคราะห์ การปรับสภาพบ้าน และการรับส่งผู้ป่วยมายังสถานชีวาภิบาล ช่วยลดภาระครอบครัวไม่ให้แบกรับมากเกินไปและเพิ่มคุณภาพชีวิตให้กับพวกเขา
 สังคม คุณภาพชีวิต
สังคม คุณภาพชีวิต




