เมื่อต้นปี 2569 รายงานภาวะสังคมของสำนักงานสภาพัฒนาการเศรษฐกิจและสังคมแห่งชาติ (สศช.) สร้างความตื่นตัวในวงกว้าง เมื่อระบุว่าประเทศไทยมีผู้ติดเชื้อเอชไอวี(HIV) รายใหม่ในปี 2568 สูงถึงราว 13,000 คน ซึ่งสูงกว่าตัวเลขที่กรมควบคุมโรคคาดการณ์ไว้ถึง 1.5 เท่า และที่น่าสะดุดใจยิ่งกว่า คือ 1 ใน 3 ของจำนวนนั้นเป็นเยาวชนอายุระหว่าง 15 ถึง 24 ปี โดยเกือบทั้งหมดติดเชื้อจากการมีเพศสัมพันธ์โดยไม่ป้องกัน
ตัวเลขดังกล่าวทำให้เกิดคำถามว่า ประเทศไทยกำลังเผชิญกับการระบาดของ HIV อีกครั้งหรือไม่? คำตอบไม่ง่ายเหมือนที่ตัวเลขหน้าตาเรียบง่ายเหล่านั้นแสดงออกมา
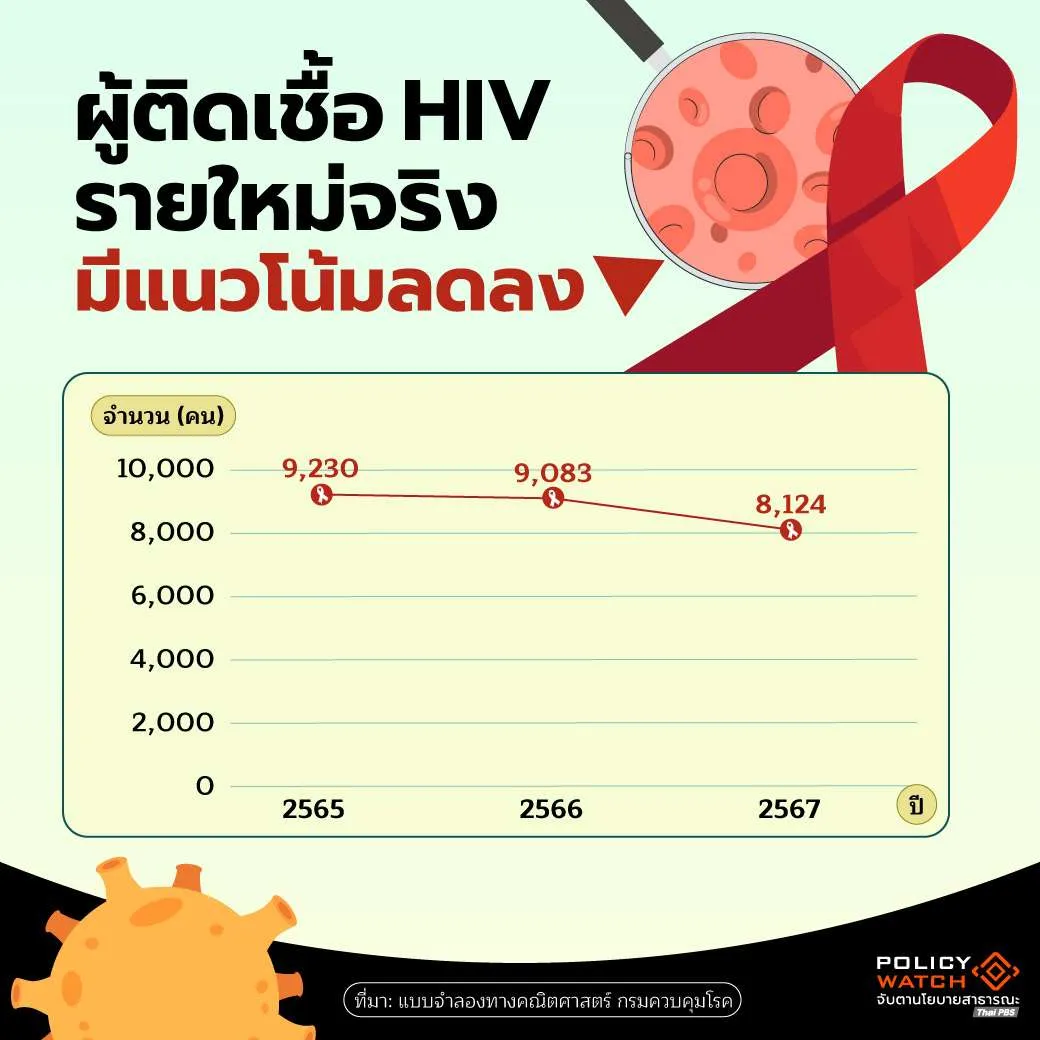
หลังจากรายงานของสภาพัฒน์ถูกเผยแพร่ออกไป กรมควบคุมโรคออกมาชี้แจงว่า แบบจำลองทางคณิตศาสตร์ที่กรมควบคุมโรคใช้ติดตามสถานการณ์ โดยมุ่งคาดประมาณ “ผู้ติดเชื้อรายใหม่” ที่แท้จริง คือผู้ที่รับเชื้อเข้าสู่ร่างกายในปีนั้นจริง ๆ และตัวเลขดังกล่าวกลับแสดงแนวโน้มที่น่าพอใจ กล่าวคือลดลงอย่างต่อเนื่อง จาก 9,230 รายในปี 2565 เหลือ 9,083 รายในปี 2566 และลดลงอีกเหลือ 8,124 รายในปี 2567
ขณะที่ตัวเลขอีกชุดหนึ่งมาจากระบบ National AIDS Program หรือ NAP ของสำนักงานหลักประกันสุขภาพแห่งชาติ ซึ่งนับ “ผู้ที่ได้รับการวินิจฉัยและขึ้นทะเบียนเข้าสู่ระบบรักษาในแต่ละปี” ตัวเลขชุดนี้ก็ลดลงเช่นกัน จาก 25,134 รายในปี 2565 ค่อย ๆ ลดลงมาเหลือ 23,478 รายในปี 2568
แต่ตัวเลขชุดนี้มีนัยสำคัญที่ต้องทำความเข้าใจให้ถ่องแท้ เพราะผู้ที่ขึ้นทะเบียนในปีใดปีหนึ่งนั้น ไม่ได้ติดเชื้อในปีนั้นทั้งหมด บางคนอาจรับเชื้อมาหลายปีแล้ว แต่เพิ่งมาตรวจและรู้ผลในปีนั้นเอง
พญ.นิตยา ภานุภาค ผู้อำนวยการบริหารสถาบันเพื่อการวิจัยและนวัตกรรมด้าน HIV หรือ IHRI อธิบายสถานการณ์นี้ว่า การรายงานตัวเลข “ผู้ติดเชื้อรายใหม่” จำเป็นต้องมีความชัดเจนว่าหมายถึงการติดเชื้อใหม่จริงในปีนั้น หรือเป็นผู้ที่เพิ่งได้รับการวินิจฉัย เพราะหากไม่แยกข้อมูลดังกล่าวออกจากกัน การวิเคราะห์สถานการณ์และการกำหนดมาตรการเชิงนโยบายย่อมคลาดเคลื่อนตามไปด้วย
ปัญหาความคลาดเคลื่อนนี้ไม่ใช่เรื่องใหม่ เธอชี้ว่าปัญหาการคาดประมาณสถานการณ์ HIV ของไทยเป็นประเด็นเรื้อรัง เนื่องจากยังไม่มีระบบที่สามารถระบุจำนวนผู้ติดเชื้อใหม่จริงได้อย่างแม่นยำ ทำให้ต้องพึ่งพาแบบจำลองการคาดการณ์ที่อาจต่ำกว่าความเป็นจริง และส่งผลให้ตัวเลขที่ประกาศออกมาดู “พุ่งเกินคาด” ได้ในบางปี
กระนั้น ความไม่ตรงกันของตัวเลขก็ชี้ให้เห็นความจริงที่น่ากังวลอย่างหนึ่ง นั่นคือยังมีผู้ติดเชื้อจำนวนไม่น้อยที่ใช้ชีวิตอยู่โดยไม่รู้สถานะของตัวเอง และยังไม่ได้เข้าสู่ระบบการดูแลรักษาใด ๆ
เมื่อซิฟิลิสและหนองในบอกอะไรบางอย่าง
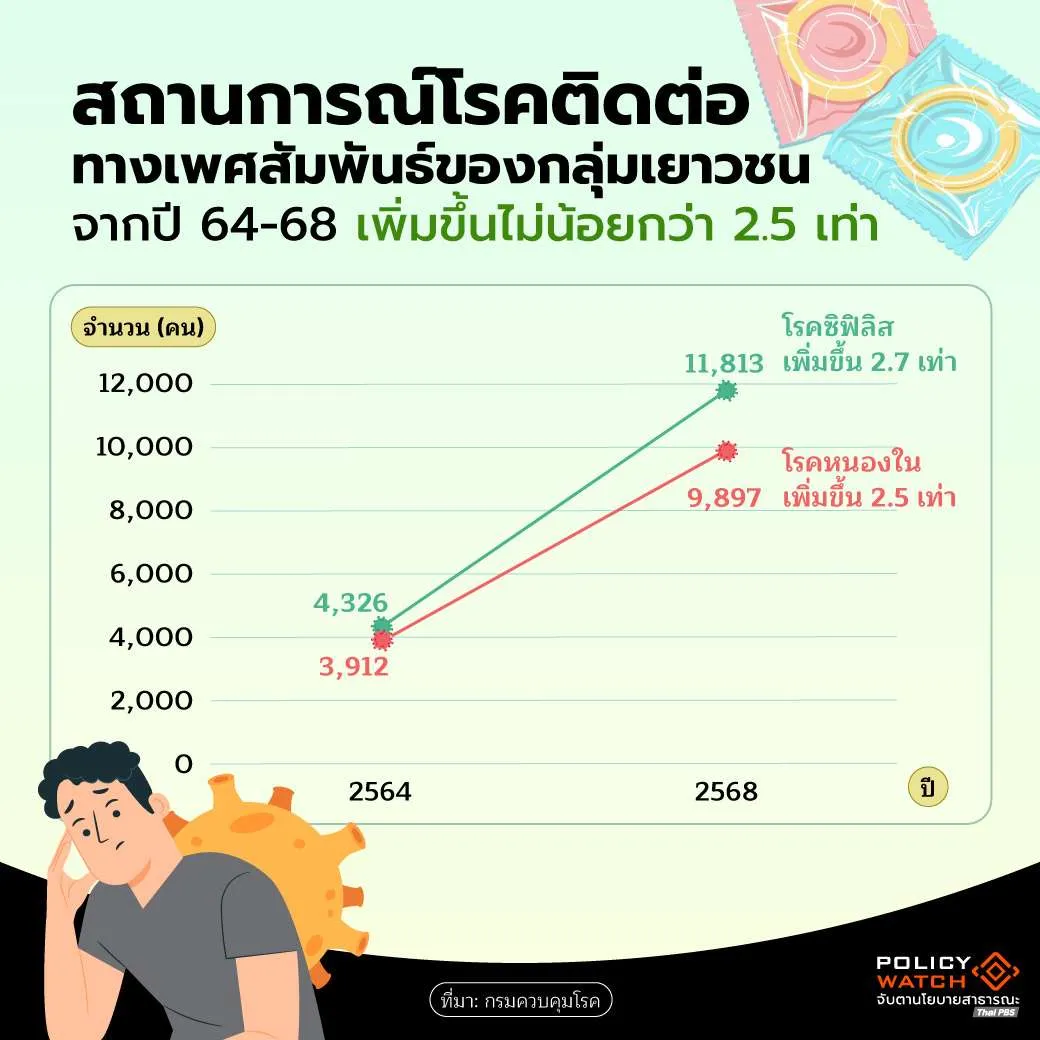
แม้จะถกเถียงกันเรื่องตัวเลข HIV แต่ข้อมูลด้านโรคติดต่อทางเพศสัมพันธ์อื่น ๆ ในกลุ่มเยาวชนกลับชัดเจนและน่าวิตกกังวลอย่างยิ่ง ในช่วงห้าปีที่ผ่านมา โรคซิฟิลิสในกลุ่มเยาวชนเพิ่มขึ้นถึง 2.7 เท่า จาก 4,326 รายพุ่งขึ้นเป็น 11,813 ราย ขณะที่โรคหนองในเพิ่มขึ้น 2.5 เท่า จาก 3,912 รายเป็น 9,897 ราย
ตัวเลขเหล่านี้ไม่ใช่แค่สถิติในรายงานราชการ แต่เป็นสัญญาณเตือนที่ชัดเจนว่าพฤติกรรมทางเพศที่ขาดการป้องกันยังคงเป็นปัญหาใหญ่ในกลุ่มเยาวชน ไม่ว่าจะมองตัวเลข HIV จากมุมไหน
พญ.นิตยาชี้ว่าแนวโน้มการติดเชื้อที่พบมากในกลุ่มเยาวชนไม่ใช่ปรากฏการณ์เฉพาะของไทย แต่สอดคล้องกับสถานการณ์ทั่วโลก เนื่องจากช่องทางการติดต่อหลักของ HIV ยังคงเป็นการมีเพศสัมพันธ์ ซึ่งสัมพันธ์กับช่วงวัยที่มีความถี่ของกิจกรรมทางเพศและเครือข่ายความสัมพันธ์ทางสังคมที่ขยายตัวออกไป
“คลินิกฯ ฟ้าสีรุ้ง” พบเยาวชน ใช้บริการเพียง 10%
คลินิกเทคนิคการแพทย์ฟ้าสีรุ้ง ย่านรามคำแหง เป็นหนึ่งในคลินิกสุขภาพทางเพศของภาคประชาสังคมที่เปิดให้บริการมาเกือบสิบปี “เก้า ปานเพ็ชร์” ผู้อำนวยการสำนักระบบบริการสุขภาพของคลินิกแห่งนี้ เปิดเผยว่าปัจจุบันมีผู้มาใช้บริการเฉลี่ยหลักร้อยคนต่อวัน จากที่เคยมีเพียงน้อยนิดในช่วงเริ่มต้น
คลินิกเปิดบริการสัปดาห์ละห้าวัน โดยมีรายใหม่ประมาณ 20% ส่วนที่เหลือเป็นผู้รับบริการประจำที่มาตรวจสุขภาพ รับยาป้องกัน HIV หรือ PrEP หรือติดตามผลการรักษาอย่างต่อเนื่อง
จำนวนผู้ใช้บริการที่เพิ่มขึ้นอย่างมีนัยสำคัญนั้นเป็นสัญญาณบวก สะท้อนว่าการรับรู้เรื่องการป้องกันโรคในกลุ่มผู้ใหญ่เพิ่มขึ้น แต่เมื่อมองลึกลงไปที่โครงสร้างผู้ใช้บริการ ก็พบข้อมูลที่น่าตั้งคำถาม นั่นคือกลุ่มเยาวชนมีสัดส่วนเพียงราว 10% ของผู้ใช้บริการทั้งหมดเท่านั้น
“เยาวชนในปัจจุบันมีข้อมูลความรู้เรื่องการป้องกันโรคค่อนข้างมาก” เก้า ปานเพ็ชร์ กล่าวและบอกว่า “แต่การเข้าถึงบริการจริงยังมีข้อจำกัดสำคัญ”
ความรู้ไม่ใช่ปัญหา แต่ทัศนคติต่างหากคือกำแพง
ปัญหาที่คลินิกฟ้าสีรุ้งพบซ้ำแล้วซ้ำเล่าคือเยาวชนส่วนใหญ่มีความรู้เรื่องโรคติดต่อทางเพศสัมพันธ์อยู่แล้ว แต่ความรู้นั้นไม่ได้แปลงมาเป็นการตัดสินใจเข้าใช้บริการ กำแพงที่แท้จริงอยู่ที่ทัศนคติและความเชื่อที่สั่งสมมาจากสังคม
- ทัศนคติแรก ที่พบมากคือการมองสถานพยาบาลว่าเป็น “พื้นที่สำหรับคนป่วย” เมื่อรู้สึกว่าตัวเองยังไม่ป่วย จึงไม่เห็นเหตุผลที่จะต้องเข้ามา ทั้งที่แนวคิดของการดูแลสุขภาพทางเพศนั้นเน้นไปที่การป้องกัน ไม่ใช่การรักษาหลังเกิดโรคแล้ว
- ทัศนคติที่สอง คือความเชื่อว่าหากมีคู่นอนเพียงคนเดียว หรืออยู่กับคู่ตลอดเวลา ก็หมายถึงความปลอดภัย ทั้งที่ในความเป็นจริงอาจมีความเสี่ยงสะสมจากพฤติกรรมก่อนหน้าของตัวเองหรือของคู่ก็ตาม ความเชื่อนี้ทำให้เยาวชนประเมินความเสี่ยงของตัวเองต่ำเกินไป และมักมาตรวจก็ต่อเมื่อมีอาการผิดปกติปรากฏขึ้นแล้วเท่านั้น ไม่ว่าจะเป็นแผล ตุ่ม หรืออาการปัสสาวะแสบขัด
นอกจากนี้ ในกลุ่มเยาวชนที่มีความหลากหลายทางเพศ ยังมีกำแพงเพิ่มเติมอีกชั้น คือความกังวลว่าจะถูกตีตราหากเปิดเผยตัวตน ความรู้สึกว่าผู้ใหญ่ไม่เข้าใจ และการมองว่าปัญหาสุขภาพทางเพศไม่ใช่เรื่องเร่งด่วนในชีวิตตอนนี้ ปัจจัยเหล่านี้รวมกันทำให้เยาวชนจำนวนมากตัดสินใจเลี่ยงการเข้ารับบริการ แม้จะมีความเสี่ยงอยู่จริง
เก้า ปานเพ็ชร์ ย้ำว่าการแก้ปัญหาจึงต้องไม่หยุดอยู่แค่การให้ข้อมูลความรู้ แต่ต้องเข้าไปเปลี่ยนทัศนคติด้วย และต้องอาศัย “ภาษาและมุมมองเดียวกับเยาวชน” ไม่ใช่การสื่อสารแบบจากบนลงล่างที่เยาวชนรู้สึกว่าถูกสอนหรือตัดสิน
สุขภาพจิตกับสุขภาพทางเพศ ไม่อาจแยกจากกัน
หนึ่งในข้อเสนอที่น่าสนใจของคลินิกฟ้าสีรุ้งคือการมองการดูแลเยาวชนแบบองค์รวม กล่าวคือไม่ได้มองแค่เรื่องการป้องกันโรคเพียงอย่างเดียว แต่เชื่อมโยงไปถึงสุขภาพจิต ความกังวล ความเชื่อ และบริบทชีวิตของแต่ละคน ซึ่งล้วนมีผลต่อพฤติกรรมทางเพศทั้งสิ้น
เยาวชนที่กำลังเผชิญกับความกดดันจากครอบครัว ปัญหาความสัมพันธ์ หรือความไม่แน่ใจในอัตลักษณ์ทางเพศ มักมีความเปราะบางสูงกว่าเยาวชนที่อยู่ในสภาพแวดล้อมที่มั่นคง การเปิดพื้นที่ให้พูดคุยเรื่องสุขภาพจิตหรือความกังวลส่วนตัวก่อน อาจเป็นจุดเชื่อมสำคัญที่นำไปสู่การตระหนักรู้และการดูแลสุขภาพทางเพศอย่างเหมาะสมในที่สุด
ระบบรัฐรู้ปัญหา แต่ยังไม่ออกแบบให้เหมาะ
แม้จะทราบมานานกว่าสิบปีแล้วว่าเยาวชนเป็นกลุ่มเสี่ยงหลัก แต่พญ.นิตยา ภานุภาค ชี้ว่าระบบบริการสุขภาพทางเพศของรัฐยังไม่ได้ออกแบบมาเพื่อตอบสนองความต้องการเฉพาะของเยาวชนอย่างแท้จริง
เธออธิบายว่าเยาวชนไม่ใช่กลุ่มเดียวกันทั้งหมด แต่มีความหลากหลายทั้งด้านเพศสภาพ เพศวิถี และบริบทชีวิต เยาวชนหญิงอาจต้องการบริการคุมกำเนิดที่เป็นมิตร เยาวชนชายอาจต้องการคำปรึกษาเรื่องพฤติกรรมเสี่ยง ขณะที่เยาวชนเพศหลากหลายหรือข้ามเพศอาจต้องการบริการเฉพาะด้าน เช่น การให้คำปรึกษาเรื่องฮอร์โมนหรือการยืนยันเพศสภาพ ระบบบริการจึงต้องออกแบบอย่างจำเพาะ ไม่ใช่นำรูปแบบเดียวกับผู้ใหญ่มาใช้กับเยาวชนโดยไม่ปรับเปลี่ยน
ในทางตรงข้าม ตัวอย่างจากคลินิกภาคประชาสังคมชี้ให้เห็นว่าหากบริการถูกออกแบบโดยรับฟังเสียงของเยาวชน มีความเป็นส่วนตัว ไม่ตัดสิน และตอบสนองความต้องการจริง เยาวชนจะกล้าเข้ามาใช้บริการอย่างต่อเนื่อง การทำให้บริการ “เป็นมิตรกับเยาวชน” ในที่นี้ไม่ได้หมายถึงแค่การตกแต่งสถานที่ให้ดูทันสมัย แต่ต้องครอบคลุมทั้งรูปแบบการสื่อสาร การให้คำปรึกษา และบริการที่สอดคล้องกับชีวิตจริงของเยาวชน
งบประมาณที่ลด และคนที่หายจากระบบ
ท่ามกลางความท้าทายด้านระบบบริการ ยังมีความกังวลเรื่องงบประมาณที่ทวีความรุนแรงขึ้น โดยเฉพาะการลดลงของเงินสนับสนุนจากต่างประเทศ รวมถึงจากองค์กรอย่าง USAID ที่เคยเป็นแหล่งทุนสำคัญสำหรับโครงการด้าน HIV
พญ.นิตยาระบุว่าผลกระทบนั้นสัมผัสได้ชัดเจนในทางปฏิบัติ เฉพาะที่คลินิก “พริบตา แทนเจอรีน สหคลินิก” ซึ่งอยู่ภายใต้สถาบัน IHRI จำนวนผู้มารับบริการลดลงไปแล้วราวร้อยละ 20 ถึง 30 ซึ่งหมายความว่าคนกลุ่มหนึ่งหายออกไปจากระบบตรวจคัดกรองและป้องกัน HIV โดยสมบูรณ์ ไม่ใช่เพราะพวกเขาไม่ต้องการบริการ แต่เพราะบริการที่เหมาะสมสำหรับพวกเขาหดตัวลง
เธอเสนอให้รัฐพิจารณาจัดตั้งกองทุนหรือกลไกสนับสนุนเพื่ออุดช่องว่างงบประมาณ และเชื่อมโยงการทำงานกับองค์กรภาคประชาสังคมที่มีความเชี่ยวชาญ เพื่อให้การป้องกัน HIV มีความต่อเนื่องและครอบคลุมมากขึ้น
ตรวจเร็ว รู้เร็ว ชีวิตไม่เปลี่ยน
ขณะที่ถกเถียงกันเรื่องระบบและนโยบาย นายแพทย์นิติ เหตานุรักษ์ รองอธิบดีกรมควบคุมโรค ย้ำสารที่ฟังดูเรียบง่ายแต่สำคัญมาก นั่นคือการตรวจหาเชื้อ HIV เป็นสิ่งสำคัญอย่างยิ่ง เพราะผู้ที่ไม่ทราบสถานะตัวเองอาจถ่ายทอดเชื้อต่อไปโดยไม่รู้ตัว
หากตรวจพบเร็วและรับยาต้านไวรัสอย่างต่อเนื่อง สามารถกดปริมาณเชื้อในเลือดให้ต่ำจนตรวจไม่พบ ซึ่งในระดับนั้นจะไม่ถ่ายทอดเชื้อสู่ผู้อื่น และสามารถใช้ชีวิต เรียน ทำงาน และมีครอบครัวได้ตามปกติทุกประการ
ปัจจุบันประชาชนสามารถตรวจ HIV ฟรีได้ปีละสองครั้งที่สถานพยาบาลใกล้บ้าน หรือรับชุดตรวจด้วยตนเองผ่านแอปพลิเคชัน “เป๋าตัง” โดยเลือกที่เมนูกระเป๋าสุขภาพ เลือกสิทธิสุขภาพดีป้องกันโรค แล้วรับชุดตรวจที่หน่วยบริการใกล้บ้าน ทราบผลเบื้องต้นภายใน 20 นาที
ตัวเลขไม่ใช่คำตอบ แต่เป็นจุดเริ่มต้น
พญ.นิตยา ทิ้งท้ายด้วยข้อสังเกตว่า การรายงานตัวเลขผู้ติดเชื้อในกลุ่มเยาวชนควรมาพร้อมข้อมูลเชิงลึกและข้อเสนอเชิงนโยบายที่ชัดเจน ไม่ใช่เพียงการเผยแพร่ตัวเลขเพื่อสร้างความตระหนัก การรณรงค์แบบเหมารวมให้ “งดเพศสัมพันธ์” หรือ “ใช้ถุงยางทุกครั้ง” โดยไม่ชี้ว่ากลุ่มเสี่ยงอยู่ที่ไหน มีพฤติกรรมแบบใด และควรออกแบบมาตรการเฉพาะกลุ่มอย่างไร ไม่ก่อให้เกิดการเปลี่ยนแปลงที่แท้จริง
“หากข่าวเพียงบอกว่าวัยรุ่นติดเชื้อเพิ่มขึ้น แต่ไม่ชี้ว่าจะต้องปรับบริการอย่างไร หรือควรลงทุนตรงไหน ข่าวนั้นก็ไม่ก่อให้เกิดการเปลี่ยนแปลงเชิงนโยบายที่แท้จริง”
ส่วนเก้า ปานเพ็ชร์ สรุปโจทย์ที่ทุกฝ่ายต้องช่วยกันแก้ให้กระชับและตรงประเด็น “ความรู้มีแล้ว แต่ต้องทำอย่างไรให้ตัดสินใจเข้าถึงบริการได้จริง”
คำถามนั้นยังรอคำตอบจากทุกภาคส่วน ทั้งรัฐ ภาคประชาสังคม และสังคมไทยโดยรวม ว่าพร้อมจะทลายกำแพงที่กั้นเยาวชนออกจากระบบสุขภาพทางเพศแล้วหรือยัง?
เนื้อหาที่เกี่ยวข้อง:
 สังคม คุณภาพชีวิต
สังคม คุณภาพชีวิต




